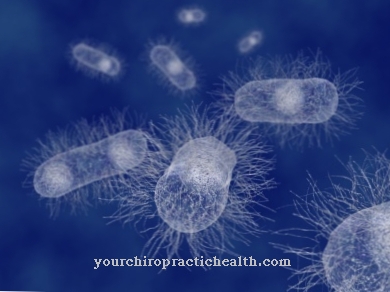
Clostridium difficile adalah bakteri anaerobik gram positif, berbentuk batang, obligat dari divisi Firmicutes. Pembentuk endospora adalah salah satu kuman nosokomial terpenting dan dapat menyebabkan terjadinya kolitis terkait antibiotik, terutama dalam pengaturan klinis.
Apa itu Clostridium Difficile?
Clostridium difficile adalah bakteri gram positif berbentuk batang dan termasuk dalam famili Clostridiaceae. C. difficile adalah patogen fakultatif yang dapat menyebabkan peradangan usus besar yang mengancam jiwa (kolitis pseudomembran), terutama setelah mengonsumsi antibiotik. Ini menjadikannya salah satu patogen nosokomial yang paling relevan ("kuman rumah sakit"), karena antibiotik spektrum luas sering digunakan di rumah sakit dan waktu terapi dengan obat antibiotik biasanya lebih lama.
C. difficile merupakan salah satu bakteri anaerob obligat dan oleh karena itu tidak memungkinkan terjadinya metabolisme aktif dalam lingkungan yang mengandung oksigen (oksik). Bahkan sejumlah kecil oksigen bisa menjadi racun bagi bakteri.
Selain itu, clostridia jenis ini memiliki kemampuan membentuk endospora yang sangat tahan terhadap berbagai pengaruh lingkungan. Jika sel merasakan tekanan yang parah, proses pembentukan spora yang diatur secara ketat dimulai (sporulasi). Selama sporulasi, sel vegetatif membentuk kompartemen sel tambahan yang antara lain melindungi DNA dan protein penting dalam spora matang dengan selubung sel yang sangat stabil. Spora dilepaskan setelah sel induk mati dan dengan demikian memastikan kelangsungan hidup sel.
Bentuk ketekunan yang tidak aktif secara metabolik ini berarti bahwa faktor stres seperti panas, oksigen, kekeringan atau bahkan banyak disinfektan berbasis alkohol dapat ditoleransi hingga spora dapat kembali ke keadaan vegetatif dalam kondisi lingkungan yang lebih menguntungkan.
Kejadian, Distribusi & Properti
Clostridium difficile pada dasarnya tersebar luas di seluruh dunia (di mana-mana) dan terjadi di lingkungan terutama di tanah, debu, atau air permukaan. C. difficile juga dapat ditemukan di usus manusia dan hewan. Sedikit di bawah 5% dari semua orang dewasa membawa bakteri sebagian besar tanpa diketahui. Sebaliknya, kuman ditemukan di sekitar 80% dari semua bayi, menjadikannya mungkin salah satu bakteri pertama yang menjajah usus bayi yang baru lahir.
Prevalensi yang tinggi di rumah sakit merupakan masalah yang serius, bakteri ini dapat terdeteksi pada 20% - 40% dari seluruh pasien dan banyak pasien juga mengalami kolonisasi baru dengan C. difficile, tetapi tanpa gejala langsung berkembang. Frekuensi dan tingkat keparahan infeksi C. difficile dilaporkan meningkat selama beberapa tahun terakhir. Spora yang sangat tahan, yang bahkan tahan terhadap banyak disinfektan berbahan dasar alkohol, memiliki persistensi yang tinggi dalam kotoran, debu, pakaian atau lantai. Hal ini, bersama dengan kebersihan yang terkadang tidak memadai di rumah sakit, berkontribusi pada penyebarannya yang cepat di antara pasien.
Tingkat penyebaran yang tinggi ini menjadi masalah ketika seseorang mempertimbangkan kondisi infeksi akut C. difficile. Pada orang sehat, kolonisasi alami usus (besar) dengan bakteri non-patogen (mikrobiota usus) merupakan perlindungan terhadap jenis bakteri lain yang berbahaya. Dengan beradaptasi dan berinteraksi dengan inang manusia, mikrobiota ini dapat membatasi pertumbuhan kuman yang tidak diinginkan sampai batas tertentu. Mikrobiota usus normal kita termasuk bakteri dari genera Bacteroides, Faecalibacterium atau Escherichia, serta spesies Clostridium, tetapi tidak Clostridium difficile.
Jika mikrobiota ini sebagian atau seluruhnya dihancurkan oleh konsumsi antibiotik, spora C. difficile dapat berkecambah di lingkungan anoksik usus besar dan berkembang biak dengan kuat.
Bahkan jika perbanyakan setelah minum antibiotik adalah penyebab paling umum dari infeksi akut, pasien yang lebih tua atau dengan gangguan kekebalan juga berisiko. Selain itu, pada pasien yang mengonsumsi proton pump inhibitor untuk mengatur asam lambung, terdapat risiko bakteri tidak akan terbunuh oleh asam lambung dan akan masuk ke usus.
Biasanya, infeksi C. difficile menyebabkan diare parah dan peradangan usus besar. Jika bakteri kembali ke lingkungan yang mengandung oksigen melalui tinja, sporulasi segera dimulai karena tekanan oksigen. Setelah ekskresi dan sporulasi, spora dapat dengan mudah dipindahkan oleh pasien ke pasien lain, staf atau berbagai permukaan. Pada fase akut penyakit ini terdapat risiko infeksi dan penyebaran terbesar.
Anda dapat menemukan obat Anda di sini
➔ Obat diarePenyakit & penyakit
Clostridium difficile dapat menyebabkan bentuk spesifik peradangan usus dalam keadaan tertentu yang dijelaskan di atas (kolitis pseudomembran atau antibiotik terkait). Gejala khas termasuk diare tiba-tiba, demam, sakit perut bagian bawah, dan dehidrasi serta defisiensi elektrolit yang berhubungan dengan diare. Diare ringan terjadi dalam bentuk ringan; dalam kasus yang lebih parah, peradangan yang mengancam jiwa dan pembengkakan seluruh usus besar (megakolon beracun), perforasi usus atau keracunan darah (sepsis) dapat terjadi.
Penting bagi dokter untuk membedakan Clostridium difficile dari patogen potensial lainnya. Faktor risiko seperti usia, imunosupresi, penggunaan antibiotik, penghambat pompa proton atau obat anti inflamasi berfungsi sebagai indikator penting. Bersama dengan pemeriksaan mikrobiologi dan deteksi racun spesifik yang diproduksi oleh C. difficile, mereka dapat memastikan diagnosis.
Racun adalah dua faktor virulensi C. difficile utama: TcdA (toksin A) dan TcdB (toksin B). Ini sebagian besar bertanggung jawab atas kerusakan jaringan usus, meskipun ada strain yang tidak menghasilkan toksin A namun dapat menyebabkan proses penyakit yang parah. Selain itu, penelitian telah menunjukkan bahwa toksin B adalah faktor yang lebih relevan dan efeknya didukung oleh toksin A.
Kedua racun dapat menembus sel epitel usus, di mana mereka mengubah protein struktural penting (aktin) serta jalur pensinyalan di dalam sel (GTPase berbeda yang terlibat dalam organisasi kerangka aktin). Akibatnya, sel-sel kehilangan bentuk aslinya (perubahan morfologi sel) dan hubungan antar sel yang penting (persimpangan ketat) dapat dihancurkan. Hal ini menyebabkan kematian sel (apoptosis), kebocoran cairan dan memungkinkan racun atau patogen menembus lapisan jaringan yang lebih dalam dan selanjutnya merusak selaput lendir. Sel-sel yang rusak bersama dengan sel-sel sistem kekebalan dan fibrin membentuk pseudomembran yang khas, yang dalam diagnosis endoskopi dapat dianggap sebagai identifikasi yang cukup jelas dari infeksi C. difficile.





.jpg)
.jpg)

.jpg)




.jpg)